Obsah
Redakčná rada MedTvoiLokony v súlade so svojím poslaním vynakladá maximálne úsilie na poskytovanie spoľahlivého medicínskeho obsahu podporeného najnovšími vedeckými poznatkami. Dodatočný príznak „Skontrolovaný obsah“ znamená, že článok bol skontrolovaný alebo napísaný priamo lekárom. Toto overenie v dvoch krokoch: lekársky novinár a lekár nám umožňuje poskytovať obsah najvyššej kvality v súlade so súčasnými medicínskymi poznatkami.
Našu angažovanosť v tejto oblasti ocenila okrem iného aj Asociácia novinárov pre zdravie, ktorá udelila redakčnej rade MedTvoiLokony čestný titul Veľký pedagóg.
Hemolytická choroba novorodenca je stav spôsobený nekompatibilitou (konfliktom) v krvných skupinách Rh faktora alebo AB0 medzi matkou a plodom. Ochorenie spôsobuje tvorbu protilátok v krvi matky, čo následne vedie k rozpadu červených krviniek plodu a novorodenca. Najnebezpečnejšou formou hemolytickej choroby je žltačka.
Pár slov o hemolytickej chorobe novorodencov…
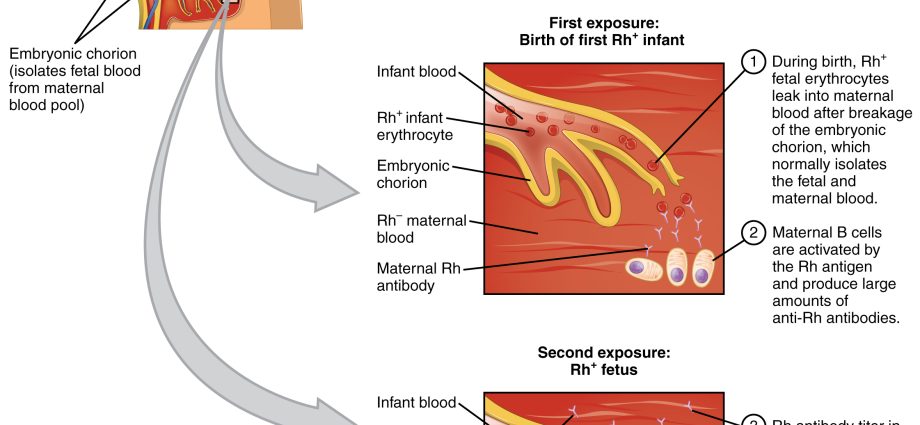
Ochorenie súvisí so sérologickým konfliktom, teda situáciou, v ktorej je krvná skupina matky iná ako krvná skupina dieťaťa. Hemolytická choroba spôsobuje tvorbu protilátok v krvi matky, ktoré rozkladajú červené krvinky plodu a novorodenca. Najnebezpečnejšou formou ochorenia je ťažká novorodenecká žltačka, spôsobená rýchlo sa zvyšujúcou hladinou bilirubínu v krvi a rozvojom anémie. Keď hladina bilirubínu prekročí určitú hranicu, môže dôjsť k poškodeniu mozgu, tzv žltačka semenníkov spodnej časti mozgučo má za následok – ak dieťa prežije – psychofyzickú zaostalosť. V súčasnosti nie je sérologický konflikt taký veľký problém ako v XNUMX storočí.
Príčiny hemolytickej choroby novorodenca
Každý má špecifickú krvnú skupinu a za normálnych podmienok zdravé telo nevytvára protilátky proti svojim krvinkám. Krvná skupina Rh + nevytvára protilátky proti tomuto faktoru, teda anti-Rh. Podobne telo pacienta s krvnou skupinou A neprodukuje protilátky anti-A. Toto pravidlo však neplatí pre tehotné ženy, preto je hemolytické ochorenie novorodenca spôsobené konfliktom medzi krvou dieťaťa a protilátkami produkovanými matkou. Zjednodušene povedané: krv matky je alergická na krv dieťaťa. Protilátky tehotnej ženy môžu prejsť placentou (v súčasnom alebo nasledujúcom tehotenstve) a napadnúť krvinky dieťaťa. Následkom je potom hemolytické ochorenie dieťaťa.
Symptómy a formy hemolytickej choroby dieťaťa
Najľahšou formou hemolytickej choroby je nadmerná deštrukcia krviniek dieťaťa. Dieťa sa narodí s anémiazvyčajne sprevádzané zväčšením sleziny a pečene, čo však neohrozuje jeho život. Časom sa krvný obraz výrazne zlepšuje a dieťa sa správne vyvíja. Treba však zdôrazniť, že v niektorých prípadoch je anémia závažná a vyžaduje si odbornú liečbu.
Ďalšia forma hemolytickej choroby existuje ťažká žltačka. Zdá sa, že vaše dieťa je úplne zdravé, ale prvý deň po narodení sa u neho začína objavovať žltačka. Dochádza k veľmi rýchlemu zvýšeniu bilirubínu, ktorý je zodpovedný za žlté sfarbenie pokožky. Žltačka je veľkým nebezpečenstvom, pretože jej koncentrácia nad určitú hranicu pôsobí toxicky na mozog bábätka. Môže dokonca viesť k poškodeniu mozgu. U detí so žltačkou sa pozorujú záchvaty a nadmerné svalové napätie. Aj keď sa dieťa zachráni, žltačka môže mať vážne následky, napríklad dieťa môže stratiť sluch, trpieť epilepsiou a dokonca má problémy s rozprávaním a udržiavaním rovnováhy.
Posledná a najzávažnejšia forma hemolytickej choroby novorodenca je generalizovaná opuch plodu. V dôsledku deštrukcie krviniek bábätka protilátkami matky (ešte v štádiu života plodu) je narušená cirkulácia novorodenca a zvyšuje sa priepustnosť jeho ciev. Čo to znamená? Tekutina z krvných ciev uniká do priľahlých tkanív, čo spôsobuje tvorbu vnútorného edému v dôležitých orgánoch, ako je pobrušnica alebo perikardiálny vak, ktorý obklopuje srdce. Zároveň sa u batoľaťa rozvinie anémia. Bohužiaľ, opuch plodu je taký závažný, že najčastejšie vedie k smrti plodu ešte v maternici alebo hneď po narodení.
Diagnostika hemolytickej choroby novorodenca
Tehotná žena zvyčajne podstúpi skríningové testy na identifikáciu prítomnosti anti-RhD alebo iných rovnako relevantných protilátok. Zvyčajne sa v prvom trimestri tehotenstva vykonáva antiglobulínový test (Coombsov test), ak sú rodičia dieťaťa RhD inkompatibilní. Aj keď je výsledok negatívny, test sa opakuje každý trimester a mesiac pred pôrodom. Pozitívny výsledok testu je zasa indikáciou na rozšírenie diagnózy a vykonanie testov typu a titra protilátok. Nízky titer protilátok (pod 16) vyžaduje len konzervatívnu liečbu, tj mesačné sledovanie titra protilátok. Na druhej strane diagnostika vysokých titrov protilátok (nad 32) si vyžaduje invazívnejšiu liečbu. Indikáciou pre to je aj identifikácia dilatácie pupočnej žily, hepatomegálie a zhrubnutej placenty na ultrazvuku. Potom sa vykoná aminopunkcia a kordocentéza (získanie vzorky krvi plodu na testovanie). Tieto testy umožňujú presne posúdiť, ako pokročilá je fetálna anémia, posúdiť krvný typ a prítomnosť vhodných antigénov na krvných bunkách. Normalizované výsledky vyžadujú opakovanie testu po niekoľkých týždňoch.
Liečba sa začína, keď sa zistí závažná anémia. Okrem toho sa uskutočňuje metóda PCR, ktorá potvrdzuje prítomnosť D antigénu. Nedostatok tohto antigénu vylučuje výskyt hemolytickej choroby plodu.
Hemolytická choroba novorodenca – liečba
Liečba ochorení zahŕňa najmä vnútromaternicovú exogénnu transfúziu krvi pod ultrazvukovým vedením. Krv sa podáva do cievneho riečiska alebo do peritoneálnej dutiny plodu. Na úplnú výmenu krvi sú potrebné 3-4 transfúzne cykly. Terapia by mala pokračovať, kým plod nie je schopný mimomaternicového života. Okrem toho lekári odporúčajú ukončiť tehotenstvo maximálne na 37 týždňov. Po narodení novorodenec často vyžaduje transfúzie albumínu a fototerapiu, v ťažších prípadoch sa vykonáva náhradná alebo doplnková transfúzia. Okrem liečby je dôležitá aj prevencia chorôb.
Hemolytická choroba novorodenca – profylaxia
Profylaxia hemolytickej choroby môže byť špecifická a nešpecifická. Prvým je vyhýbať sa kontaktu s cudzou krvou a dodržiavať pravidlá skupinovej transfúzie krvi po krížovom testovaní. Druhý je zasa založený na aplikácii anti-D imunoglobulínu 72 hodín pred očakávaným únikom krvi, teda:
- počas pôrodu,
- v prípade potratu,
- v prípade krvácania počas tehotenstva,
- v dôsledku invazívnych zákrokov vykonávaných počas tehotenstva,
- pri operácii mimomaternicového tehotenstva.
Ako intratehotenská profylaxia u Rh negatívnych žien s negatívnym výsledkom antiglobulínového testu sa používa podávanie anti-D imunoglobulínov (v 28. týždni tehotenstva). Ďalšia dávka imunoglobulínov sa podáva až po narodení dieťaťa. Táto metóda zabezpečuje iba jedno najbližšie tehotenstvo. U žien, ktoré plánujú ešte viac detí, sa imunoprofylaxia používa ešte raz.