Obsah
Epididymitída je zápalová lézia špeciálneho útvaru, ktorý vyzerá ako úzka trubica umiestnená nad a za semenníkom a slúži na podporu a dozrievanie spermií – nadsemenníka (epididymis).
Najčastejšia epididymitída u mužov vo veku 19 – 35 rokov. Patológia v tomto veku je častou príčinou hospitalizácie. O niečo menej často sa choroba zaznamenáva u starších ľudí a epididymitída sa u detí takmer nikdy nevyskytuje.
Typy a príčiny epididymitídy
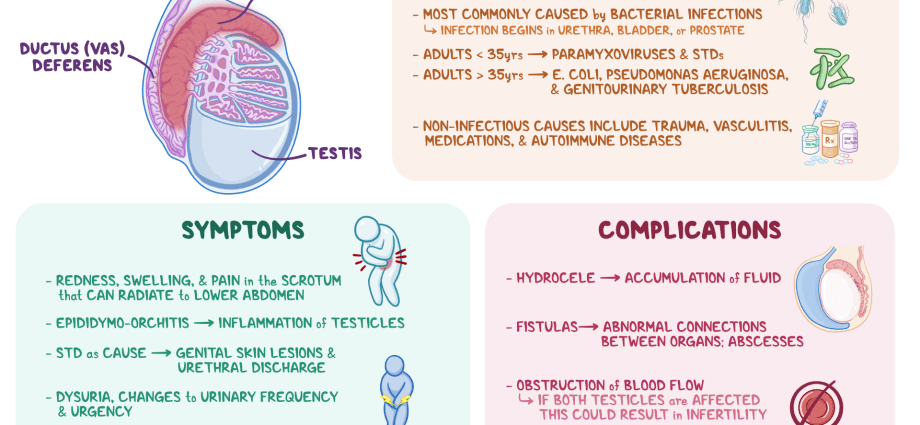
Ochorenie môže mať mnoho rôznych príčin, a to infekčných (v dôsledku patogénnych účinkov vírusov, baktérií, húb), ako aj neinfekčných. Bakteriálna epididymitída je najbežnejšia. Predpokladá sa, že u mladých ľudí (15 – 35 rokov) je ochorenie zvyčajne vyvolané pohlavne prenosnými infekciami (STI), ako sú chlamýdie, kvapavka atď. U starších ľudí a detí je problém spojený s mikroorganizmami, ktoré zvyčajne spôsobujú ochorenia močového systému (napríklad enterobaktérie). Príčinou epididymitídy môžu byť aj špecifické patológie, ako je tuberkulóza (tuberkulózna epididymitída) atď.
Niekedy sa podmienečne patogénna (neustále prítomná v tele, ale normálne nevedie k ochoreniu) huba rodu Candida stáva pôvodcom patológie, potom hovoria o kandidovej epididymitíde. V tomto prípade môže iracionálne používanie antibiotík, zníženie imunity, vyvolať vývoj ochorenia.
Možno výskyt patologického procesu v nadsemenníku na pozadí: • mumpsu (“mumps”) – zápal príušných žliaz; • angína; • chrípka; • zápal pľúc; • obzvlášť často infekcie blízkych orgánov – uretritída (zápalová patológia močového kanála), vesikulitída (semenné vačky), prostatitída (prostatická žľaza) atď.
Niekedy infekcia prenikne aj do prívesku v dôsledku určitých manipulácií: endoskopia, katetrizácia, bougiena močovej trubice (diagnostický postup, ktorý sa vykonáva zavedením špeciálneho nástroja - bougie).
Neinfekčná epididymitída sa môže napríklad vyskytnúť: • pri liečbe arytmií liekmi, ako je amiodarón; • po sterilizácii odstránením/podviazaním vas deferens (v dôsledku nahromadenia nevstrebaných spermií) – granulomatózna epididymitída.
Existujú akútne (doba trvania ochorenia nepresahuje 6 týždňov) a chronická epididymitída, ktorá sa vyznačuje prevládajúcou léziou oboch prídavkov, často sa vyvíja s tuberkulóznymi léziami, syfilisom (trvanie viac ako šesť mesiacov).
V závislosti od závažnosti prejavov sa rozlišuje mierna, stredná a ťažká epididymitída.
Rizikové faktory
Keďže epididymitída je najčastejšie dôsledkom STI, hlavným rizikovým faktorom pre rozvoj patológie je nechránený sex. Ďalšie provokatívne momenty: • poranenia panvy, hrádze, miešku, a to aj v dôsledku chirurgického zákroku (adenomektómia atď.); • anomálie vo vývoji urogenitálneho systému; • štrukturálne poruchy močového traktu (nádory, hyperplázia prostaty atď.); • nedávne chirurgické zákroky na močových orgánoch; • medicínske manipulácie – elektrická stimulácia (pri vzniku viacsmerných kontrakcií chámovodu, ktoré môžu vyvolať „vysávanie“ mikróbov z močovej trubice), infúzie liekov do močovej trubice, katetrizácia, masáže a pod.; • hyperplázia prostaty; • hemoroidy; • zdvíhanie závažia, fyzický stres; • časté prerušenie koitu, erekcie bez pohlavného styku; • zníženie obranyschopnosti organizmu v dôsledku závažnej patológie (cukrovka, AIDS a pod.), hypotermie, prehriatia atď.
Príznaky epididymitídy
Začiatok ochorenia sa prejavuje závažnými symptómami, ktoré sa pri absencii adekvátnej terapie zvyknú zhoršovať. Pri epididymitíde sa môže vyskytnúť: • tupá bolesť na jednej strane mieška / v semenníku s možným ožiarením do slabín, krížovej kosti, perinea, krížov; • ostrá bolesť v postihnutej oblasti; • bolesť panvy; • začervenanie, zvýšená lokálna teplota miešku; • opuch/zväčšenie veľkosti, stvrdnutie prívesku; • tvorba podobná nádoru v miešku; • zimnica a horúčka (až 39 stupňov); • celkové zhoršenie zdravotného stavu (slabosť, strata chuti do jedla, bolesti hlavy); • zvýšenie inguinálnych lymfatických uzlín; • bolesť počas močenia, defekácie; • zvýšené močenie, náhle nutkanie; • bolesť pri pohlavnom styku a ejakulácii; • výskyt krvi v sperme; • výtok z penisu.
Špecifickým diagnostickým znakom je, že elevácia skrota môže viesť k symptomatickej úľave (pozitívny Prenov príznak).
V chronickom priebehu ochorenia môžu byť prejavy ťažkostí menej výrazné, ale pretrvávajú bolestivosť a zväčšenie mieška a často aj časté močenie.
Dôležité! Akútna bolesť v semenníkoch je indikáciou na okamžitú lekársku pomoc!
Metódy diagnostiky a detekcie choroby
Prvým diagnostickým opatrením pri stanovení diagnózy je vyšetrenie postihnutej strany semenníka, lymfatických uzlín v slabinách, lekárom. Pri podozrení na epididymitídu v dôsledku zväčšenia prostaty sa vykoná rektálne vyšetrenie.
Ďalej sa používajú laboratórne metódy: • výter z močovej rúry na mikroskopickú analýzu a izoláciu pôvodcu STI; • PCR diagnostika (detekcia patogénu polymerázovou reťazovou reakciou); • klinická a biochemická analýza krvi; • analýza moču (všeobecný, „test 3 šálok“ s následným močením v 3 šálkach, kultúrna štúdia atď.); • analýza semennej tekutiny.
Inštrumentálna diagnostika zahŕňa nasledovné: • Ultrazvuk miešku na určenie lézií, štádia zápalu, nádorových procesov, hodnotenie rýchlosti prietoku krvi (Dopplerova štúdia); • jadrové skenovanie, pri ktorom sa vstrekuje malé množstvo rádioaktívnej látky a pomocou špeciálneho zariadenia sa monitoruje prietok krvi v semenníkoch (umožňuje diagnostikovať epididymitídu, torziu semenníkov); • cystouretroskopia – zavedenie optického nástroja, cystoskopu, cez močovú trubicu na vyšetrenie vnútorných povrchov orgánu.
Menej často sa používa počítačová tomografia a magnetická rezonancia.
Liečba epididymitídy
Liečba epididymitídy sa vykonáva prísne pod dohľadom špecialistu - urológa. Po vyšetrení je predpísaná identifikácia patogénu, pomerne dlhý, až mesiac alebo viac, priebeh antibiotickej terapie.
Prípravky sa vyberajú s prihliadnutím na citlivosť patogénneho mikroorganizmu, ak nie je možné určiť typ patogénu, potom sa použije širokospektrálne antibakteriálne činidlo. Hlavnými liekmi voľby pre epididymitídu, najmä v prítomnosti iných patológií z urogenitálneho systému a u mladých ľudí, sú antibiotiká skupiny fluorochinolónov. Môžu byť tiež predpísané tetracyklíny, penicilíny, makrolidy, cefalosporíny, sulfátové lieky. V situácii, keď je ochorenie spôsobené STI, je potrebný súčasný prechod terapiou sexuálnym partnerom pacienta.
Na zmiernenie zápalového procesu a úľavu od bolesti lekár tiež odporúča nesteroidné protizápalové lieky (ako je indometacín, nimesil, diklofenak atď.), So silnou bolesťou sa vykonáva novokainová blokáda semennej šnúry. Okrem toho sa môže odporučiť: • užívanie vitamínov; • fyzioterapia; • enzymatické, vstrebateľné (lidáza) a iné prípravky.
Pri miernom priebehu ochorenia nie je potrebná hospitalizácia, ale ak sa stav zhorší (teplota stúpne nad 39 stupňov, celkové prejavy intoxikácie, výrazné zvýšenie prívesku), pacient je odoslaný do nemocnice. Ak nedôjde k žiadnemu účinku, môže byť potrebné iné antibiotikum. Ak je ochorenie pretrvávajúce, najmä s bilaterálnymi léziami, existuje podozrenie na tuberkulóznu povahu patológie. V takejto situácii je potrebná konzultácia s ftiziourológom a po potvrdení diagnózy vymenovanie špecifických liekov proti tuberkulóze.
Liečba chronickej formy sa uskutočňuje podobným spôsobom, ale trvá dlhšie.
Okrem užívania liekov musí pacient dodržiavať nasledujúce pravidlá: • dodržiavať pokoj na lôžku; • poskytnúť zvýšenú polohu miešku, napríklad pomocou uteráka stočeného do valčeka; • vylúčiť ťažké zdvíhanie; • prísne dodržiavať absolútny sexuálny odpočinok; • vylúčiť konzumáciu korenistých, mastných jedál; • zabezpečiť dostatočný príjem tekutín; • aplikujte chladivé obklady/ľad na miešok na zmiernenie zápalu; • nosiť suspenzorium – špeciálny obväz podopierajúci miešok, ktorý zabezpečuje zvyšok miešku, zabraňuje jeho traseniu pri chôdzi; • noste tesné elastické šortky, plavky (možno používať až do vymiznutia príznakov bolesti).
So zlepšením stavu je povolená ľahká zvyčajná fyzická aktivita: chôdza, beh, s výnimkou bicyklovania. Počas fázy liečby a na jej konci je dôležité vyhnúť sa celkovej a lokálnej hypotermii.
Po ukončení antibiotickej liečby, asi po 3 týždňoch, by ste sa mali poradiť s lekárom na opätovné vyšetrenie (moč, ejakulát), aby sa potvrdilo úplné odstránenie infekcie.
Tradičná medicína sa môže použiť len ako doplnok k hlavnému terapeutickému kurzu a len po povolení ošetrujúceho lekára. Tradiční liečitelia s epididymitídou odporúčajú používať odvar z: • brusnicového listu, kvetov tansy, prasličky; • žihľavové listy, mäta, lipový kvet a iné bylinné prípravky.
S rozvojom takejto komplikácie, ako je hnisavý absces, sa vykonáva chirurgické otvorenie hnisu. V závažných situáciách môže byť potrebné odstrániť časť alebo celý postihnutý prívesok. Okrem toho sa operácia uchýli k: • náprave fyzických anomálií, ktoré spôsobujú vývoj epididymitídy; • v prípade podozrenia na torziu semenníkov/prisatie (hydatídy) nadsemenníka; • v niektorých situáciách s tuberkulóznou epididymitídou.
Komplikácie
Epididymitída je spravidla dobre liečená antibakteriálnymi liekmi. Pri absencii adekvátnej terapie sa však môžu vyvinúť nasledujúce komplikácie: • prechod patológie na chronickú formu; • výskyt obojstrannej lézie; • orchiepididymitída – rozšírenie zápalového procesu do semenníka; • testikulárny absces (hnisavý, obmedzený zápal tkanív orgánu); • rozvoj zrastov medzi semenníkom a mieškom; • infarkt semenníkov (nekróza tkaniva) v dôsledku zhoršeného zásobovania krvou; • atrofia (zníženie objemových rozmerov, po ktorom nasleduje porušenie produkcie spermií a zníženie produkcie testosterónu) semenníkov; • tvorba fistúl (úzkych patologických kanálikov s hnisavým výtokom) v miešku; • Neplodnosť je dôsledkom zníženia produkcie spermií a vytvárania prekážok pre normálny vývoj spermií.
Prevencia epididymitídy
Medzi hlavné opatrenia na prevenciu epididymitídy patrí: • zdravý životný štýl; • bezpečný sex; • nariadený sexuálny život; • včasná detekcia a eliminácia recidivujúcich infekcií močových ciest; • prevencia poranenia semenníkov (nosenie ochranných prostriedkov pri vykonávaní traumatických športov); • dodržiavanie požiadaviek osobnej hygieny; • vylúčenie prehriatia, hypotermie; • prevencia/adekvátna terapia infekčných ochorení (vrátane očkovania proti mumpsu) a pod.